外科教育教材ライブラリ
Surgical Smoke in the Era of COVID-19
新型コロナウイルス感染症とサージカルスモーク(ver 1.9 released 4/12/2021)
サージカルスモークとは?
サージカルスモークとは「エネルギーデバイスを使用した際に立ちのぼる煙」であり、生存および生存していない細胞などを含む微小な固体粒子が、大気中もしくは体腔内で浮遊したものである。文献上、「smoke」のほか、「plume」「aerosol」「vapour」という単語が用いられることがある。炭化水素、フェノール、ニトリル、脂肪酸などの化学物質のみならず、生存する細菌・ウイルスを含むおよそ150種類もの成分を有し、患者や医療従事者の健康被害や感染等のリスクが報告されている(表1)。「ミスト」と称され、超音波凝固切開装置により発生する煙も含まれる。
サージカルスモークの粒子サイズはエネルギーデバイスによっても異なるが、電気メスにより発生する粒子径は最小で0.1 µm以下、レーザー治療器による粒子径は0.3 µm以下、超音波凝固切開装置は最も大きく0.35〜6.5 µmとされる。電気メス、ベッセルシーリングシステム、超音波凝固切開装置で発生するスモークの粒子径は、デバイスによる大きな違いはなく、0.1−10 µm(0.1-0.2 µmが多い傾向)に広く分布することも分かってきている※。エネルギーデバイス術野から最大1m拡散するとされ、患者や医療従事者が吸引することで健康被害を引き起こす可能性が懸念されている。特に、0.5〜5.0 µmの粒子は、肺の末梢まで到達し、肺うっ血、間質性肺炎、細気管支炎、気腫性変化など、急性および慢性の炎症性変化を引き起こす。発生部位に近いほど暴露リスクは上昇し、累積による健康被害も知られている。
※ 基礎実験に基づくデータ(in press)。計測機器の測定粒子径:0.1−10 µm。
表1 サージカルスモークに含まれる主な物質
| 炭化組織 | 血液成分 | 細菌・ウイルス | アセトアルデヒド |
|---|
| アクロレン | アセトニトレル | ベンゼン | ホルムアルデヒド |
|---|
| 多環芳香族炭化水素 | スチレン | トルエン | エチレン |
|---|
サージカルスモークによる感染リスク
サージカルスモークには生存するウイルスが含まれることが指摘されている。レーザー治療時に発生するスモークにヒト免疫不全ウイルス(HIV)DNAのプロウイルスやウシパピローマウイルスDNAが含まれることが報告され、レーザー治療を行う医師において鼻咽頭の疣贅リスクも指摘されている。ヒトパピローマウイルスは直径50 nmの正20面体の粒子で、HIVは直径110 nmの球状粒子である。新型コロナウイルス感染症の病原体であるSARS-CoV-2は、SARSおよびMERSと同じβコロナウイルスに属し、エンベロープを有するプラス鎖1本鎖RNAウイルスで直径80-160 nmとされる。ウイルスの大きさという観点からは、サージカルスモークから検出されているHPVやHIVとコロナウイルスは大差がなく、SARS-CoV-2についても暴露リスクは否定できない。
サージカルスモークの量と質は、処置の種類、外科医の技量、標的臓器、エネルギーデバイスの種類や使い方、設定により変化する。サージカルスモークの粒子が大きく、低温で生成されるほど生存可能な細胞やウイルスを含有する可能性が高くなることから、電気メスやレーザー治療器に比べ、整形外科手術で使用するルーター等のリスクが高いとされる。レーザー治療器の方が高温になることから、電気メスの方がリスクは高くなる。超音波凝固切開装置のリスクが高いという総説論文もあるが、十分な検証に基づくものではなく、一定の結論は得られない。細菌や真菌についてもサージカルスモーク内に含有する可能性はあるが、ウイルスよりもサイズが大きくサージカルマスクにより捕捉され、ウイルスと比較して暴露リスクは低いと考えられる。
サージカルスモークのウイルス含有量は、肝炎ウイルス感染者における肝臓やヒトパピローマウイルス感染者における子宮のように、ウイルスが存在する病巣部位でリスクが高まる。新型コロナウイルス感染症では、気管切開など気道を扱う耳鼻咽喉科領域、呼吸器外科領域の手術でリスクがより高いと考えられる。これらの領域では術中のみならず、咳や喀痰、気胸や肺切除後でエアリークがある場合にドレナージされた気体まで汚染されていると考えることが重要で、汚染は手術室内に留まらず、病院全体で対策を講じる必要がある。さらに、新型コロナウイルス感染者の8-15%にウイルス血症が報告され、糞便や尿からも検出されるため、体液を扱う処置全般で注意が必要になる。感染力こそ不明なものの、糞便から3〜5週間ウイルスが検されることから、消化管を開放する手術を実施にも注意を要する。このため、手術室の運用のみならず周術期管理まで、清潔区域と不潔区域のゾーニングの観点も含めた病院全体の多角的な取組みが鍵となる。
サージカルスモークによるその他の健康被害
サージカルスモークには他にも、アクリロニトリルなどの化学物質を含み、短期暴露で頭痛、刺激、目、鼻、喉の痛み、悪心、嘔吐、くしゃみ、脱力感、立ちくらみを引き起こし、長期暴露は発がんと関連する。
サージカルスモーク対策
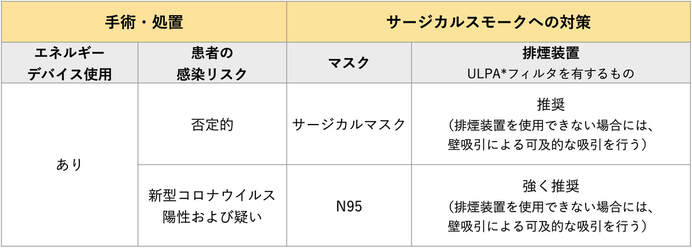
サージカルスモークは、外科医のみならず、看護師、麻酔科医、臨床工学技士、医学生、看護学生など様々な職種、さらには患者にも影響を与え得る。医療従事者がサージカルスモークに暴露されないためには、サージカルマスクを含む一般的なPPEだけでは不十分とされ、欧米を中心に排煙装置の使用が推奨されている。
1.医療用マスク
手術で使用されるサージカルマスクは、フィルタ機能のほか、血液防護性、空気置換率、燃焼性、皮膚刺激性より性能が異なる。顔面への密着性、術野への落下防止、長時間の装用でも耳が痛くならない、取り外す際の感染リスクといった観点から紐タイプが一般的である。マスクの性能として、米国材料試験協会(American Society for Testing and Materials:ASTM)が定めた規格がある。評価項目は、細菌を含む3.0 µm以上の粒子の捕集性能を表すBacteria filtration efficiency(BFE)、ウイルスを含む0.1 µmの粒子の捕集性能を表す粒子濾過率Particle Filtration Efficiency(PFE)、血液防護性、通気性、燃焼性の5項目から成り、このうちサージカルマスクのフィルタ性能基準は、BFE 95%以上であることが条件であるため、サージカルマスク装着下においてもウイルス吸引暴露のリスクが残る。ASTM規格では、血液防護性の観点を主に3段階に分けられ、レベル2以上のマスクではBFE・PFEが98%以上と規定されている。国内には医療用マスクの規格は存在しないが、自施設で採用されているマスクのASTM規格を確認により暴露リスク軽減を図るほか、マスク装着下においてもウイルス吸引暴露のリスクが残ることを忘れてはならない。
N95マスクは、結核患者や水痘や麻疹に抗体を持たない医療従事者が患者と接する際に用いられてきた 。N95とは、米国労働安全衛生研究所(National Institute for Occupational Safety and Health: NIOSH)で定められた防塵規格で、0.075 µm以上の粒子を95%以上捕集する性能を意味する。この捕集性能により、新型コロナウイルス感染者もしくは感染が疑われる患者の手術や処置においてもN95マスクが推奨されている。ただし、N95マスクは顔面に密着するよう装着しなければ暴露リスクが高くなることから、米国労働安全衛生局(American Occupational Safety and Health Administration: OSHA)は、導入時と年1回のフィットテストを義務付けている。新型コロナウイルス感染者もしくは感染が疑われる患者での手術や処置では、職業感染制御研究会による「医療従事者のためのN95マスク適正使用ガイド」を参考にN95マスクを正しく着用することが重要である。また、長時間N95マスクを着用により血中CO2濃度が上昇し、集中力が低下するといった報告もあり、長時間の処置や手術では小休憩を挟むといった医療従事者への配慮も怠らない。
2.排煙装置(表2)
サージカルスモークから患者や医療従事者を守るため、米国手術室看護師協会(Association of perioperative registered nurses: AORN)、国際周術期看護師連盟(International Federation of Perioperative Nurses: IFPN)は、以前より排煙装置の使用を推奨してきた。既にデンマークや米国カリフォルニア州などでは排煙装置の設置が義務化されている。排煙装置は、吸引デバイス、吸引システム、濾過装置から構成され、吸引システムは吸引力30〜40m/minを推奨している。効果的な排煙のため、吸引口がサージカルスモーク発生箇所の近傍に位置するよう、電気メス先端2〜3cmに吸引口が設置されている。吸引口が離れて位置する場合、吸引効率が50%以下に低下する。濾過装置には、空気清浄機やクリーンルームのメインフィルタとして用いられ、0.10μmの粒子を99.9995%以上捕捉するULPA(Ultra Low Penetration Air Filter)規格の超高性能フィルタが用いられている。フィルタ寿命は製品によって異なるが、24〜35時間で交換を要する。交換時には感染予防策を講じ、フィルタ等の使用済消耗品はポリ袋等で二重に密閉し破棄する。
開胸・開腹手術など、体表近くでエネルギーデバイスを用いる手術はもちろんのこと、内視鏡外科手術においても排煙の重要性が提唱されている。体腔内に蓄積したサージカルスモークが、内視鏡外科手術で用いるトロッカーから放出されるため、近年、内視鏡外科手術用の排煙装置も承認されている。癌手術においては、サージカルスモークによる癌細胞の播種のリスクが指摘されている。排煙によるリスク軽減が報告されているが、一定の見解を得ていない。これまでの内視鏡外科手術における排煙装置は良好な視野の確保が目的で、サージカルスモークのリスク軽減目的としては認識は十分でない。気腹・気胸圧を維持できるよう連続的な送換気に加えフィルタ濾過を行う製品(AirSeal® iFS, CONMED社; PneumoClear, Stryker社)もある一方、フィルタ機能を持たない製品も存在する。このため、自施設で採用されている排煙装置の機能を改めて確認いただきたい。手術機器の出し入れに伴うポートからの脱気等、意図せぬ排気を最小化する努力を怠らない。トロッカー挿入孔周囲からの体腔内ガス排出(リーク)を低減するため、バルーン付トロッカーの使用も検討する。内視鏡外科手術の際の留意点は、SAGESや日本産科婦人科内視鏡学会からの情報が参考になる。
エネルギーデバイスを用いる全ての手術・処置で排煙装置を使用することが理想的だが、現時点では、導入・運用コスト等の課題が残る。新型コロナウイルス感染症が拡大している国内においては、地域の新型コロナウイルス感染症の発生状況や医療提供体制、当該医療機関の新型コロナウイルス患者の診療状況、緊急手術における地域での役割、さらには病院機能等を総合的に考慮し、対策を講じることが必要である。排煙装置やフィルタといった、現在限られている医療資材を効率的かつ効果的に配分するため、地域の医療機関が協力し、適正に排煙装置を使用することが望ましい。
排煙装置を持たない医療機関において、新型コロナウイルス感染患者もしくは感染が疑われる患者に緊急的な手術を行う際には、N95マスクを含めたPPEに努めることはもちろん、リスクを少しでも軽減するため、効果は排煙装置より劣ったとしても壁吸引を用いて排煙に努める※。その際、人工呼吸器用の人工鼻等をフィルタとして代用するといった、簡易的工夫も有効かもしれない。外科医のみならず、麻酔科医、手術室看護師、臨床工学技士、そして感染症制御を専門とする多職種の医療従事者が互いの知見や経験を活かし、限られた医療提供体制の中、患者や医療従事者の保護、感染拡大の防止に努めることが重要である。
※排煙能力については、排煙装置に比べ劣るとされる。一般的に、壁吸引の先のお中央配管部にフィルター(HEPA等)が設置されている。
表2 国内に使用できる主な排煙装置・排煙関連機器の概要
| 排煙装置 | RapidVac | Crystal Vison 450D | AER DEFENSE | Buffalo Filter®
VisiClear |
|---|
製造企業
(国内販売企業) | Medtronic
(コヴィディエンジャパン) | I.C. Medical
(アムコ) | CONMED
(日本メディカルネクスト) | CONMED
(コンメッドジャパン) |
|---|
| フィルタ構造 | 4層
(プレフィルタ・ULPAフィルタ・活性炭・ポストフィルタ) | 2層+1層
(プレフィルタ・ULPAフィルタ+活性炭) | 3層
(プレフィルタ・ULPAフィルタ・活性炭) | 4層
(プレフィルタ・ULPAフィルタ・活性炭・ポストフィルタ) |
|---|
| フィルタ寿命 | 25時間 | ・ULPA: 単回使用が望ましい(使用状況により複数回使用も可)
・活性炭フィルタ: 開封後3ヶ月以下(使用状況により) | 最長35時間 | 18~35時間
(設定により変動) |
|---|
吸引力※
(LPM: L/min) | ~1,246 | 〜95 | 〜708 | 〜839 |
|---|
| 排煙装置 | Buffalo Filter®
ViroVac | PlumeSafe®
Turbo | Porta PlumeSafe® 604 | Neptune 3 |
|---|
製造企業
(国内販売企業) | CONMED
(コンメッドジャパン) | CONMED
(国内販売終了) | CONMED
(コンメッドジャパン) | Stryker
(日本ストライカー) |
|---|
| フィルタ構造 | 4層
(プレフィルタ・ULPAフィルタ・活性炭・ポストフィルタ) | 4層
(プレフィルタ・ULPAフィルタ・活性炭・ポストフィルタ) | 4層
(プレフィルタ・ULPAフィルタ・活性炭・ポストフィルタ) | 5層
(プレフィルタ・ULPAフィルタ・活性炭(3層)) |
|---|
| フィルタ寿命 | 18~35時間
(設定により変動) | 6~24時間
(設定により変動) | 18時間 | 最長80時間 |
|---|
吸引力※
(LPM: L/min) | ~708 | ~1,257 | 〜1,019 | 〜560 |
|---|
| 排煙装置 | AirSeal® iFS | PuemoClear | UHI4 | ミストクリーン® |
|---|
製造企業
(国内販売企業) | CONMED
(コンメッドジャパン) | Stryker
(日本ストライカー) | 白河オリンパス
(オリンパスメディカルシステムズ) | 川澄化学工業株式会社
(ジョンソン・エンド・ジョンソン) |
|---|
| フィルタ構造 | ULPAフィルタ・活性炭 | ULPAフィルタ・PVDFフィルタ | 気腹・吸引機能のみ
壁吸引設備に接続a | プレフィルタ・ULPAフィルタ |
|---|
| フィルタ寿命 | 単回使用 | 単回使用 | N/A | 単回使用 |
|---|
吸引力※
(LPM: L/min) | ー | ー | ー | ー |
|---|
a サージカルスモークに含まれる微小粒子の捕獲のため、壁吸引口までに他社製品のインラインフィルターを間置し、使うこともできる。製品よっては排煙能の維持に影響を与えるため、詳細は販売企業へ確認していただきたい。
| 排煙装置 | IES3 | BILF200 | Plume Port ActiV | MEGADYNE® MESE1 |
|---|
製造企業
(国内販売企業) | ERBE
(アムコ) | CONMED
(コンメッドジャパン) | CONMED
(コンメッドジャパン) | Johnson & Johnson
(エチコン) |
|---|
| フィルタ構造 | 5層
(ULPA 15フィルタ
フォームフィルタ
第一活性炭
第二活性炭
微粒子シートフィルタ) | ULPAフィルタのみ(壁吸引システムに接続可能) | ULPAフィルタのみ(内視鏡外科手術用ポートに接続可能) | 4層
(プレフィルタ・ULPAフィルタ・活性炭・ポストフィルタ) |
|---|
| フィルタ寿命 | 最長80時間 | - | - | 17~35時間
(設定により変動) |
|---|
吸引力※
(LPM: L/min) | ≦730 | - | - | 〜118 |
|---|
※吸引力は、吸引圧・吸引流量設定や接続するチューブ(長さと径)により異なる。
◯その他のデバイス
UltraVision(製造企業 Alesi Surgical社, 国内販売企業 JSS):静電気力を利用し、発生する微粒子を腹膜に沈着させることで、体腔内に浮遊する微粒子を低減させる内視鏡外科手術用デバイス。
最後に
エネルギーデバイスにより発生するサージカルスモークには、ウイルス、発癌性物質を含む様々な粒子が含まれている。新型コロナウイルス感染患者の手術で発生するサージカルスモークの感染リスクは十分に検証されていないものの、サージカルスモーク中にSARS-CoV-2が含まれている前提で対応策を講じることが望ましい。手術適応を十分検討したうえで、手術が必要な場合には手術医療の安全提供のため、排煙装置の使用だけでなく、手術室の運用や周術期管理まであらゆる感染リスクの軽減措置を講じる知恵と努力が求められる。
サージカルスモークに関する論文
サージカルスモークに関する論文
- Tokuda Y, Okamura T, Maruta M, et al. Prospective randomized study evaluating the usefulness of a surgical smoke evacuation system in operating rooms for breast surgery. J Occup Med Toxicol. 2020 May 25
- 本間 崇浩(富山大学 呼吸循環総合外科), 山田 二三歩, 渡邊 祐介. 新型コロナウイルス感染症とサージカルスモーク 危険性と排煙対策.日本手術医学会誌.2020
- N G Mowbray , J Ansell. et al. Safe management of surgical smoke in the age of COVID-19. Br J Sur. 2020
- Sakka K, Erring S, et al. Electrocautery, Diathermy, and Surgical Energy Devices. Are Surgical Teams at Risk During the COVID-19 Pandemic? Ann Surg, 2020
- Chadi SA, Guidolin K, et al. Current Evidence for Minimally Invasive Surgery During the COVID-19 Pandemic and Risk Mitigation Strategies. Ann Surg, 2020
- Rakovich G, Urbanowicz R, et al. Minimizing the risk of aerosol contamination during elective lung resection surgery. Ann Surg. 2020
- Alp E, Bijl D, Bleichrodt RP, Hansson B, Voss A. Surgical smoke and infection control. Journal of Hospital infection 2006; 62: 1-5.
- Barrett WL. Surgical smoke: a review of the literature. Surg Endosc 2003;17:979-987
- Fletcher JN, Mew D, DesCoteaux JG. Dissemination of melanoma cells within electrocautery plume. Am J Surg 1999; 178: 57-59.
- Ikramuddin S, Lucas J, Ellison EC, et al. Detection of aerosolized cells during carbon dioxide laparoscopy. J Gastrointest Surg 1998; 2: 580—584.
- Reymond MA, Schneider C, Kastl S,et al. The pathogenesis of port-site recurrences. J Gastrointest Surg 1998; 2: 406—414
エネルギーデバイスとサージカルスモークに関する論文
- Kondo A, Watanabe Y, Ishida M, Suzuki Y, Hirano S. Particle size distributions in surgical smoke generated by advanced energy devices: a meaningful perspective from an experimental study in the time of COVID-19. Annals of Surgery. 2021 May 1
- Barrett WL. Surgical smoke: a review of the literature. Surg Endosc 2003;17:979-987.
- Hashimoto M, Kobayashi T, Tashio H, et al. Viability of airborns tumor cells during excision by ultrasonic device. Surg Res Pract. 2017;2017:4907576.
サージカルスモークとウイルスに関する論文
- Garden JM, O’Banion K, Sheinitz LS, et al. Papillomavirus in the vapour of carbon dioxide laser treated verrucae. JAMA 1988; 259:1199-1202.
- Ferenczy A, Beregeron C, Richard RM. Human papillomavirus DNA in CO2 laser-generated plume of smoke and its consequences to the surgeon. Obstet Gynecol 1990; 75:114-8.
- Baggish MS, Poiesz BJ, Joret D, Williamson P, Refal A. Presence of human immunodeficiency DNA in laser smoke. Lasers Surg Med 1991; 11:197-203.
- Garden JM, O’Banion MK, Bakus AD, Olson C. Viral disease transmitted by laser-generated plume (aerosol). Arch Dermatol 2002; 138:1303-1307.
体液等に含まれるウイルスについての論文
- Young BE, Ong SWX, Kalimuddin S, Low JG, Tan SY, Loh J, et al. Epidemiologic Features and Clinical Course of Patients Infected With SARS-CoV-2 in Singapore. JAMA. 3 March 2020.
- Peng L, Liu J, Xu W, Luo Q, Deng K, Lin B, et al. 2019 Novel Coronavirus can be detected in urine, blood, anal swabs and oropharyngeal swabs samples. www.medrxiv.org. 21 February 2020:20026179.
- Chen W, Lan Y, Yuan X, Deng X, Li Y, Cai X, et al. Detectable 2019-nCoV viral RNA in blood is a strong indicator for the further clinical severity. Emerg Microbes Infect. 2020 Dec;9(1):469-73.
糞便中の新型コロナウイルスに関する論文
- Zeng S, Fan J, Yu F, et al. Viral load dynamics and disease severity in patients infected with SARS-CoV-2 in Zhejiang province, China, January-March 2020: retrospective cohort study. BMJ. 2020 Apr 21;369
- Wu Y, Guo C, Tang L, et al. Prolonged presence of SARS-CoV-2 viral RNA in faecal samples. Lancet Gastroenterol Hepatol. 2020 May;5(5):434-435.
医療従事者のウイルス感染リスクに関する論文
- Hallmo P, Naess O. Laryngeal papillomatosis with human papillomavirus contracted by laser surgery. Eur Arch Otorhinolaryngol. 1991,248:425-427.
- Gloster H, Roenigk R. Risk of acquiring human papillomavirus from the plume produced by the carbon dioxide laser in the treatment of warts. J Am Acad Dermatol 1995, 32:436-441
サージカルマスク、N95の適正使用に関する論文
- Suvajyoti Guha, Brady McCaffrey, Prasanna Hariharan & Matthew R. Quantification of leakage of sub-micron aerosols through surgical masks and facemasks for pediatric use. J Occup Environ Hyg. 2017 Mar;14(3):214-223.
- Benson SM, Novak DA, Ogg MJ. Proper use of surgical n95 respirators and surgical masks in the OR. AORN J. 2013 Apr;97(4):457-67.
内視鏡外科手術の留意点と排煙装置情報
内視鏡外科手術の排煙における人工鼻の活用
Surgical Smokeに関する情報
本ページは、有志により作成された内容であり、日本外科教育研究会の協力により掲載しております。できる限り適正な内容を掲載するよう努力しておりますが、内容等につきまして責任を負いかねますのでご了承ください。
サージカルスモーク対策タスクフォース一同
北海道大学 消化器外科学教室Ⅱ 渡邊 祐介
富山大学 呼吸器外科 本間 崇浩
ver 1.8 released 2/1/2021
ver 1.6 released 11/16/2020(新たな知見及び排煙装置等情報追加)
ver 1.3 released 5/15/2020 (排煙装置情報追加)
ver 1.2 released 4/22/2020
ver 1.0 released 4/16/2020
未定稿版 released 4/13/2020

